| jjybzxw | 2026-02-20 14:51 |
|
肾脏是人体极其重要的器官,几乎承担了我们身体所有代谢废物的清除工作。它们通过过滤血液,排除体内多余的水分和废物,帮助维持电解质平衡,并对血压进行调节。 很多人对于肾脏的健康并没有足够的重视,甚至在肾脏出现问题时也往往没有察觉到,直到病情变得严重时才意识到问题的严重性。 事实上,肾脏问题的出现通常是逐渐发展的,往往在早期阶段并没有特别明显的症状,甚至很多时候没有特别显眼的表现,因此,很多人会忽视身体发出的警告信号。为了避免这种情况,了解肾脏病变的一些常见信号非常重要。
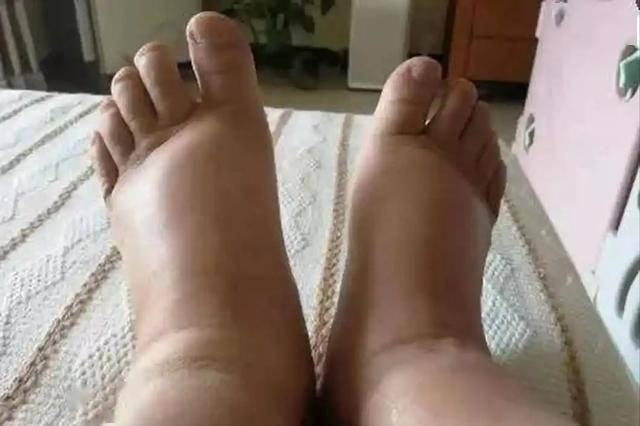
水肿是肾脏问题的一种常见症状。肾脏的主要任务之一就是帮助人体清除多余的水分,并排出体外。如果肾脏出现病变,比如肾功能衰竭或肾炎等,可能会导致肾脏无法有效地排出体内的多余水分。 水分无法排出体外时,它就会在身体的各个部位滞留,从而引发水肿。最常见的部位是下肢,尤其是脚踝和小腿,但是在严重的情况下,水肿甚至可能遍布整个身体,面部、眼睑、腹部等部位都有可能出现浮肿现象。 尤其是在长时间站立或坐着后,水肿的症状可能会变得更加明显。对很多人来说,水肿问题不仅让人看起来有些臃肿,而且往往伴随着不适感,如沉重、紧绷等。
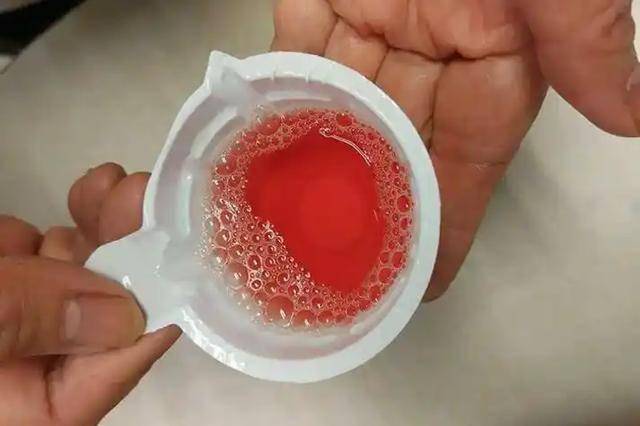
如果发现自己的腿部经常出现浮肿,甚至经过晚上休息后,水肿现象依然没有缓解,那就需要提高警觉了,肾脏病变是水肿的常见原因之一。 小便异常也是肾脏病变的一个非常典型的症状。正常情况下,人的尿液应该是清澈透明的,呈淡黄色,而且没有任何异常的气味和颜色。如果出现小便发红、发泡,或者尿液变得非常浑浊、带有异味,可能就要引起重视了。 小便发红可能是因为尿液中带有血液,这种情况往往是肾脏或泌尿系统发生了某种疾病,比如肾小管受损,甚至是肾脏发炎,导致血液混入尿液中。除了血尿,泡沫增多也是肾脏病变的一个重要信号。
尿液中泡沫的增多通常表明尿液中含有大量的蛋白质,而蛋白尿是肾脏问题的一大警示。正常情况下,尿液中不应含有过多的蛋白质,如果肾脏功能出现问题,导致过多的蛋白质从肾脏流失,就会引发泡沫尿。 如果发现自己排尿次数增多,或者尿量出现异常变化(如少尿),这也可能是肾脏出现了问题。小便异常往往反映了肾脏的功能受损,应该尽早去医院做检查,找出问题的根源。 腰酸和乏力,很多人都有过腰酸的经历,但如果这种情况变得越来越常见,或者腰酸症状并不与身体过度劳累挂钩时,尤其是当这种不适感逐渐加重,应该引起足够的警觉。肾脏位于人体的腰部附近,肾脏病变时,腰部常常是最先感到不适的地方。
由于肾脏位于腰部,当其出现问题时,会引起周围肌肉的紧张和不适,表现为腰部酸痛,甚至是持续性不适。肾脏病变往往还伴随着乏力的症状,尤其是没有明显的原因,或者休息之后也无法缓解疲劳感时,可能就是肾脏功能下降的信号。 很多肾病患者都会感觉到异常的疲倦,做一点事情就容易觉得没有力气,整个人看起来总是萎靡不振。身体的每一项活动都可能变得困难,尤其是当肾脏的排毒功能减弱,体内的代谢废物无法有效清除时,长期积累的毒素会使人感到更加疲乏。 血压突然升高也是肾脏病变的一个重要提示。肾脏和心脏密切相关,肾脏通过调节体内的水分和盐分来维持血压的平衡。当肾脏出现问题时,可能导致体内水盐代谢紊乱,进而引发血压升高。
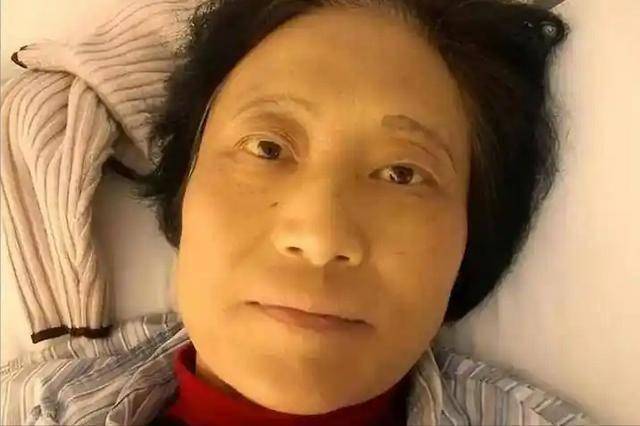
很多时候,高血压并没有明显的症状,但是如果血压突然升高,特别是对一些之前血压正常的人来说,这种变化尤其值得警惕。高血压对肾脏的损害是双向的,不仅高血压会加重肾脏的负担,长期高血压可能引发肾小管的损伤,甚至引发肾功能衰竭。 因此,如果出现血压突然升高的情况,不要拖延,应该尽早到医院检查,避免高血压进一步影响肾脏健康。 脸色发黄也是肾脏病变的一个警示信号。肾脏的主要功能之一是排除体内的废物和毒素,而当肾脏功能出现问题时,毒素无法及时排出体外,便会在体内积累。毒素的积聚可能会影响皮肤的颜色,特别是面部的肤色。
如果发现脸色变黄,尤其是长期保持,且与平时的饮食或作息无关,那么可能是肾脏出现了问题。脸色发黄的现象常常和肾脏的排毒功能衰退相关,尤其是在慢性肾病患者中,面部黄疸的出现尤为明显。 因此,当发现脸色发黄时,一定不要忽视,尤其是伴随着其他肾脏问题的症状时,要及时就医检查。 肾脏作为我们身体的“净化器”,其健康直接关系到身体的其他器官和系统。肾脏病变是一个渐进的过程,初期症状往往不明显或者较为轻微,但随着病情的发展,症状会逐渐加重,因此我们在日常生活中必须保持警觉,及时发现身体发出的信号,避免病情进一步恶化。
出现水肿、小便异常、腰酸乏力、血压升高或脸色发黄等问题时,一定要引起重视,并及时去医院检查,了解自己的肾脏健康状况。 保持健康的生活方式,合理饮食、适量运动、充足睡眠等,都是保护肾脏健康的重要措施。只有从早期开始关注肾脏健康,才能有效预防肾脏病的发生,享有更健康、更有活力的生活。
关于肾脏开始病变您有什么看法?欢迎评论区一起讨论! 参考资料: [1]辛家东,基于网络药理学和临床试验探讨降尿酸方对尿酸性肾病患者脂质代谢的影响,2024-11-08
|
|