“老周最近怎么总往厕所跑?”小区里晨练的大爷大妈一边压腿,一边小声议论。58岁的老周,平时身体硬朗,最近却总说肚子不舒服:一会儿便秘,一会儿腹泻,偶尔还说“擦拭时有点血丝”,但他总觉得是“上火”或“痔疮犯了”。

直到家人催着去做肠镜,才发现是结直肠早癌。医生一句话让他后背发凉:“很多人不是突然得病,而是被多年习惯一步步推过去的。”
这并不是吓唬人。大肠癌在我国已是常见恶性肿瘤之一,但好消息是:它也是相对可预防、可早筛、可早治的一类癌症。
真正可怕的,从来不是“癌”这个字,而是“明知道风险还不改”。尤其下面这4种习惯,在临床上反复出现。对照看看,如果你有,现在开始改,真的还不晚。
很多人以为大肠癌“防不住”,恰恰相反。多数结直肠癌由腺瘤性 息肉逐步发展而来,这个过程通常需要5—10年。也就是说,身体给过你很多次机会。
从流行病学数据看,我国结直肠癌发病率仍处于上升趋势,且部分人群有年轻化倾向。世界癌症研究基金会(WCRF)和多国指南都指出:饮食结构、运动量、体重、吸烟饮酒、筛查依从性,都与发病风险密切相关。

你以为“命”,很多时候其实是“习惯”。
“无肉不欢、蔬菜凑数”,是许多中年人的真实餐桌。
问题在于,长期高红肉和加工肉摄入,会增加结直肠癌风险;而全谷物、蔬菜、水果摄入不足,肠道就少了“清道夫”。
关键机制很简单:红肉和加工肉在高温烹调下可产生潜在致癌物;膳食纤维不足,粪便在肠道停留更久;肠道菌群失衡,慢性炎症风险增加。
研究显示,每天膳食纤维摄入增加,结直肠癌风险可有一定幅度下降;而加工肉摄入越高,风险越高。通俗点说,肠道像下水道,只倒“油污”不加“清水和刷子”,迟早容易出问题。

久坐不动,体重持续上升,尤其腹型肥胖
“我也没吃多少,怎么肚子越来越大?”
很多人忽略了,脂肪尤其内脏脂肪并不“安静”,它会分泌多种炎症因子,影响胰岛素代谢和激素环境,长期可能提高多种肿瘤风险,其中就包括结直肠癌。
权威建议普遍强调:每周至少150分钟中等强度运动;减少连续久坐时间,最好每30—60分钟起身活动一次。
现实中,最危险的不是“偶尔不运动”,而是“连续十几年几乎不动”。
别小看每天饭后走路20—30分钟,它可能是你给肠道的长期“保险”。

把便血、排便改变长期当成“小毛病”
这是最让医生着急的一点。
不少人出现以下信号,还在自行买药:便血(尤其反复出现);排便习惯改变超过2周(便秘与腹泻交替、次数明显变化);大便变细、排不尽感明显;不明原因体重下降、乏力、贫血。
这些症状不一定就是癌,但绝不能拖。临床上,早期发现的结直肠癌,治疗效果和生存率通常明显优于晚期。可惜很多人因为“怕查、忙、再等等”,错过了窗口期。
请记住:“没空检查”常常会变成“被迫住院”。
该做筛查却一拖再拖
很多人觉得“我没症状,不用查”。这是典型误区。
结直肠癌早期可以没有明显不适,等到痛、瘦、贫血再查,往往已不是最早阶段。

一般建议中:45岁及以上人群应重视结直肠癌筛查;有家族史、息肉史、炎症性肠病等高风险人群,往往需要更早、更个体化筛查;粪便潜血/粪便免疫化学检测、肠镜等是常用手段。
很多人害怕肠镜,其实规范检查的安全性总体较高。和“怕检查”相比,更该怕的是“该查不查”。真正聪明的做法是:把筛查安排在症状出现之前。
怎么做才算真正预防?这几招今天就能开始
与其焦虑“会不会得”,不如把可控因素抓住。你可以从以下方面着手:
饮食上做到“增纤维、减加工、控红肉”:每天保证蔬菜、水果、全谷物;少吃腌制、烟熏、烧烤类加工肉。
运动上做到“能走不坐、能站不躺”:每周累计150—300分钟中等强度活动。
体重管理盯住腰围:男性、女性都应避免腹型肥胖长期存在。
戒烟限酒:吸烟和过量饮酒都会增加多种癌症风险。

出现便血、排便改变等信号,尽快去消化科就诊,不自行长期“按痔疮处理”。到筛查年龄按时检查,尤其有家族史者,和医生制定个体化计划。
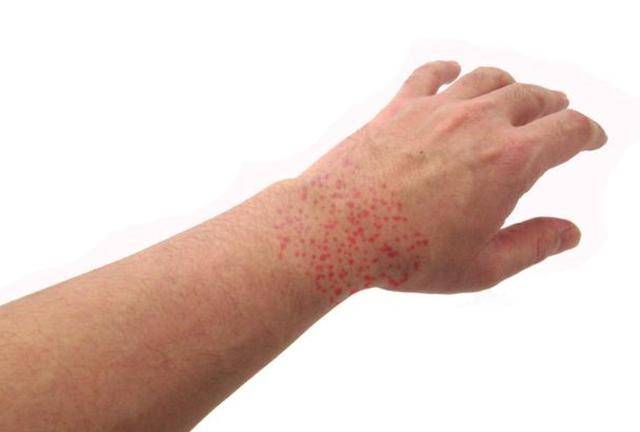
“就是起了点红疹,抹点药膏就行吧?”65岁的老周一开始就是这么想的。那天傍晚,他洗澡时发现左侧腰背有一片“串珠样”红疹,火辣辣地疼,还以为是皮肤过敏。
两天后,疼痛从“辣”变成“针扎”,晚上翻身都困难,衣服一碰就像触电。
女儿坚持带他去医院,皮肤科医生看完直摇头:“这不是普通皮炎,是带状疱疹,而且已经进入急性期,再拖可能留下后遗神经痛。”

老周纳闷:平时也没怎么“受风着凉”,怎么就突然得了这个病?医生的一句话点醒了他:带状疱疹几乎都不是“无缘无故”发生,背后常有可追溯的诱因。
很多人把带状疱疹当成“运气不好”,其实它更像身体发出的“免疫警报”。
问题是,警报响起前,身体往往早有信号,只是被忽略了。尤其是中老年人,如果你也有下面这些习惯和状态,真的要早点重视。带状疱疹由水痘-带状疱疹病毒(VZV)引起。
很多人小时候得过水痘,痊愈后病毒并没有彻底消失,而是“潜伏”在神经节里。当人体免疫力下降时,病毒可能被重新激活,沿神经分布引发皮疹和疼痛。
这也解释了为什么它常表现为“单侧、条带状”分布,且疼痛明显。
更关键的是,带状疱疹并非只在出疹期痛,部分患者在皮疹消退后仍可出现持续数月甚至更久的神经痛,即带状疱疹后神经痛(PHN)。
研究和临床共识普遍提示:年龄越大,发生PHN风险越高,尤其是50岁以上人群。简单说:得疱疹这件事,核心不在“皮肤”,而在“免疫状态+神经受累”。
医生总结:带状疱疹患者,往往有这五个共性
年龄偏大,尤其是50岁后风险明显上升。随着年龄增长,免疫系统功能会出现“免疫衰老”。
数据显示,带状疱疹发病率在中老年人群中明显增加,50岁后进入上升通道,60岁以上更常见。这不是“体质差”,而是生理规律,但可通过管理降低风险。

长期劳累、睡眠不足,身体一直处于“透支模式”。门诊中不少患者发病前都有类似经历:连续熬夜、照顾家人、工作压力大、作息混乱。
当睡眠长期低于需求(如长期少于6小时且质量差),应激激素水平波动,免疫调节能力下降,病毒更容易“钻空子”。
慢性病控制不理想,尤其是糖尿病等代谢问题。糖尿病、高血压、慢性肾病、慢性肺病等患者,若控制不佳,感染风险会增加。
以糖尿病为例,持续高血糖会影响免疫细胞功能,也会让神经更“脆弱”,一旦发生带状疱疹,疼痛可能更重、恢复更慢。
所以医生常强调:控糖、控压,不只是防并发症,也是在减少感染触发因素。

免疫功能受影响人群更容易中招。如肿瘤治疗期、器官移植后、长期使用免疫抑制剂或糖皮质激素者,这类人群免疫防线相对薄弱,带状疱疹风险更高,也更应尽早识别和规范治疗。
这类患者一旦出现单侧刺痛、灼痛伴皮疹,建议尽快就医,不要自行“扛过去”。
对早期信号不重视,错过最佳干预窗口。带状疱疹治疗有“时间窗”概念。通常在出疹后72小时内尽早启动抗病毒治疗,获益更明确。
现实中很多人先当成湿疹、过敏或“上火”,自行涂药,拖到疼痛难忍才来医院,结果病程更长,后遗神经痛风险也可能增加。记住一个关键词:早诊断、早治疗。
不想被“缠腰龙”盯上,建议从这几件事开始做
看到这里,很多人会问:我能做什么?答案是:能做的其实不少,而且越早越好。
把睡眠当“处方”管理。尽量规律作息,减少连续熬夜。中老年人建议保持相对固定的入睡和起床时间,睡前减少强光和长时间刷手机。睡得稳,免疫更稳。
把慢性病指标管起来。有高血糖、高血压、血脂异常的人,别只在不舒服时才测。按医嘱监测和复诊,饮食、运动、用药三件事要协同。指标平稳,是免疫系统最好的“后勤保障”。

出现可疑症状及时就诊,不自行乱涂药。如果出现单侧条带状疼痛、触痛、灼痛,随后起疱,尽快去皮肤科或感染相关科室评估。尤其是老年人,早一步就医,往往少受很多罪。
重视疫苗的预防价值。对适龄人群而言,带状疱疹疫苗是重要预防手段之一。是否适合接种、何时接种,应结合年龄、基础病、既往病史,由医生评估后决定。预防永远比“疼过一遍”更划算。

保持适度运动和营养均衡。每周规律活动,强度以“微喘但能说话”为宜;饮食上保证优质蛋白、蔬果和充足饮水,避免长期高糖高油。这些看起来普通的小习惯,正是免疫力的“底